Prävalenz
PCOS ist die häufigste endokrine Störung bei Frauen im reproduktiven Alter, mit einer Prävalenz von etwa 6–20%. Bei bis zu 75% der Betroffenen bleibt die Erkrankung jedoch unentdeckt. Die meisten Diagnosen erfolgen im Alter zwischen 20 und 30 Jahren.
Diagnose - die Symptome von PCOS
Das klinische Bild des PCOS ist heterogen und variiert nicht nur zwischen den Patientinnen, sondern verändert sich auch über die Lebensspanne hinweg. Zu den häufigsten Symptomen der PCO gehören Polyzystische Ovarien, Hyperandrogenämie, Anovulation, die sich entweder als Oligomenorrhoe oder als Amenorrhoe äußert, Übergewicht und Adipositas, die oft mit PCOS und Insulinresistenz einhergehen, Akne und Alopezie. Viele Patientinnen leiden an Infertilität aufgrund der Anovulation. Die Ätiologie des PCOS ist multifaktoriell und umfasst genetische, epigenetische und Umweltfaktoren.
Patientinnen mit PCOS weisen eine erhöhte Prävalenz psychischer Störungen auf, insbesondere Depressionen, Angstzustände, Affektlabilität, Schlafstörungen und Störungen der Körperwahrnehmung. Metaanalysen zeigen zudem eine Assoziation zwischen PCOS und kardiometabolischen Erkrankungen wie Diabetes mellitus, arteriellem Hypertonus und Schlaganfall. Es bleibt jedoch unklar, inwieweit diese Risiken unabhängig von der häufig assoziierten Adipositas sind.
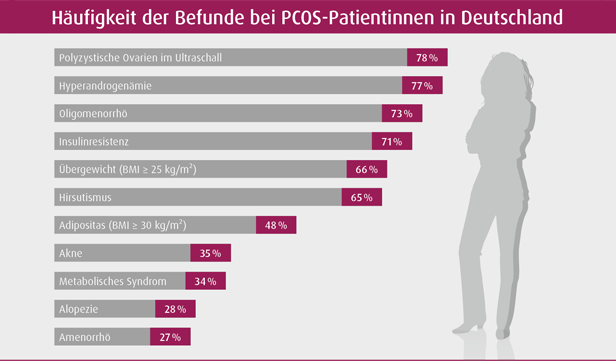
Abbildung 1: Häufigkeit verschiedener PCOS-Symptome in Deutschland (adaptiert nach MVZ Labor Limbach: Labor aktuell 2023)
PCO testen: Diagnostik
Zur Diagnosestellung des PCO-Syndroms werden die kürzlich aktualisierten Rotterdam-Kriterien verwendet. Nach Ausschluss anderer Erkrankungen müssen zwei der drei folgenden Kriterien erfüllt sein:
- Anovulation (Oligomenorrhoe oder Amenorrhoe)
- Hyperandrogenämie (biochemisch oder klinisch)
- Polyzystische Ovarialmorphologie (Vaginalsonographie) oder Anti-Müller-Hormon (AMH)-Messung (Einschränkung: kein valides Kriterium in der Adoleszenz)
Das klinische Erscheinungsbild eines erhöhten Androgenspiegels umfasst Hirsutismus, Akne und androgenetische Alopezie. Biochemisch kann Hyperandrogenämie durch ein erhöhtes Gesamttestosteron oder freies Testosteron bestimmt werden. Menstruationsstörungen bei PCOS-Patientinnen sind in der Regel durch Oligomenorrhoe oder Amenorrhoe und/oder einen erniedrigten lutealen Progesteronwert gekennzeichnet.
Ausschluss-Diagnose |
|---|
| Adrenogenitales Syndrom (Late-onset-AGS) |
| Prolaktinom |
| Androgenbildende Ovarialtumore |
| Androgenbildende Nebenniereninden-Tumore |
| M.-Cushing/ CUshing-Syndrom |
| Gonadotrope Hypoohysenvorderlappen-Insuffizienz |
| Primäre Ovarialinsuffizienz |
| Postmenopausaler-Hirsutismus |
| Hypothyreose |
| Gravidität |
Abbildung 2: Ausschluss-Diagnosen für PCOS (adaptiert nach MVZ Labor Limbach: Labor aktuell 2023)
Die Morphologie der polyzystischen Eierstöcke ist ein weiterer diagnostischer Schlüsselparameter. Zur Beurteilung der Ovarmorphologie dient eine transvaginale Ultraschalluntersuchung. Die Anzahl von Follikeln und der AMH-Wert nehmen im Laufe des Lebens sowohl bei Frauen mit also auch ohne PCOS ab, entsprechend sollte das Alter der Patientinnen in die Beurteilung miteinbezogen werden. Die Bestimmung des AMH-Werts sollte nicht als Einzeltest für die Diagnose verwendet werden. Insgesamt kann der Grad der Hyperandrogenämie das metabolische Risiko besser abschätzen und ist daher für die meisten PCOS-Patientinnen klinisch relevanter als die Ovarmorphologie.
Tabelle 1: Diagnostische Merkmale des PCO-SyndromsMerkmal | Empfohlene Diagnostik | Überlegungen |
|---|
Biochemische Hyperandrogenämie | - Erhöhter Gesamttestosteron- oder freier Testosteronspiegel oder berechnete Indizes von freiem Testosteron (FAI, BioT)
- DHEA-S und ANSD können in Betracht gezogen werden
| Hochwertige Tests sollten für die Bewertung der Analysen verwendet werden |
| Klinische Hyperandrogenämie | - Ferriman-Gallwey-Score von ≥ 4 bis ≥ 8
| Der Schwellenwert sollte im Kontext der ethnischen Herkunft der Patientin betrachtet werden. |
| Chronische Anovulation | - Oligomenorrhoe: Zyklen liegen > 38 Tage auseinander oder < 8 Menstruationen pro Jahr
- Amenorrhoe: Ausbleiben der Menstruation
| Bei starkem Verdacht auf PCOS ohne Vorliegen einer Oligomenorrhoe sollte die Bewertung von Serumprogesteron oder luteinisierendem Hormon in Betracht gezogen werden. |
Polyzystische Ovarialmorphologie
oder erhöhter Anti-Müller-Hormon-Wert
| - ≥ 20 Follikel pro Ovar in einem der beiden Eierstöcke
- ≥ 10 cm³ Ovarvolumen
- AMH-Messung
| Basierend auf transvaginaler Ultraschalluntersuchung mit einer Transducer-Frequenz ≥ 8 MHz
|
Sie haben noch weitere Fragen zur endokrinologischen Diagnostik? Dann besuchen Sie unseren Fachbereich Endokrinologische Diagnostik
Therapie PCOS
Die Therapie des PCO-Syndroms umfasst eine Vielzahl von Maßnahmen, die sich von der Adoleszenz bis in die Postmenopause erstrecken. PCOS wird als kardiovaskulärer Risikofaktor betrachtet, weshalb präventive Strategien und multimodale Ansätze zur Gewichtskontrolle ein wesentlicher Bestandteil des Therapieplans sein sollten. Die Behandlung verfolgt mehrere Ziele, darunter die Linderung hyperandrogener Symptome, die Induktion des Eisprungs, die Regulierung der Menstruation und die Prävention kardiometabolischer Komplikationen.
Lebensstilveränderungen sind essentiell in der PCOS-Therapie.
Eine ausgewogene Ernährung, regelmäßige körperliche Aktivität, die Aufrechterhaltung eines gesunden Körpergewichts und der Verzicht auf Rauchen fördern die Insulinsensitivität, unterstützen das metabolische Gleichgewicht und reduzieren das kardiovaskuläre Risiko. Diese Lebensstilveränderungen ersetzen jedoch keine pharmakologischen Behandlungen.
Hormonelle Kontrazeptiva zur Unterstützung
Hormonelle Kontrazeptiva können helfen, den Menstruationszyklus zu regulieren und hyperandrogene Symptome zu lindern. Antiandrogene wie Spironolacton werden zur Behandlung von Hirsutismus und Akne eingesetzt. Metformin wird häufig verwendet, um die Insulinresistenz zu verbessern und das Risiko für Typ-2-Diabetes zu reduzieren. Diese medikamentösen Ansätze sind besonders effektiv, wenn sie in Kombination mit Lebensstilveränderungen angewendet werden. Zur Induktion des Eisprungs werden Medikamente wie Clomifen oder Letrozol eingesetzt.
Kinderwunsch als Herausforderung bei PCOS
Um mit PCOS schwanger zu werden, ist die präkonzeptionelle Beratung zur Vorbereitung auf eine gesunde Schwangerschaft essentiell. Trotz der vielfältigen Behandlungsmöglichkeiten bleibt das Risiko für Schwangerschaftskomplikationen bei Frauen mit PCOS erhöht. Die Heterogenität der Symptome und die verbundenen kardiovaskulären Risiken erfordern eine individualisierte und umfassende Behandlung, die sich über die gesamte Lebensspanne erstreckt.
Interdisziplinäre Zusammenarbeit im Fokus
Zusätzlich sollten auch die psychischen Begleitsymptome durch psychotherapeutische und/oder medikamentöse Maßnahmen behandelt werden. Um eine umfassende Betreuung zu gewährleisten, muss eine enge interdisziplinäre Zusammenarbeit zwischen Gynäkologen/Gynäkologinnen, Endokrinologen/Endokrinologinnen und Psychiatern/Psychiaterinnen und/oder Psychotherapeuten/Physiotherapeutinnen erfolgen.
Das PCO-Syndrom stellt eine erhebliche Herausforderung für die Gesundheitsversorgung dar. Lebensstiländerungen und pharmakologische Interventionen sind grundlegende Bestandteile der Therapie. Langfristig ist PCOS mit einem erhöhten Risiko für kardiovaskuläre und metabolische Erkrankungen verbunden. Ein standardisiertes Screening auf diese Risiken ist gemäß der internationalen Leitlinie essentiell, um präventive Maßnahmen und frühzeitige Interventionen zu ermöglichen.
Insgesamt ist ein lebenslanges Betreuungskonzept, das präventive und therapeutische Strategien integriert, entscheidend für die Verbesserung der Lebensqualität und der gesundheitlichen Prognose von Frauen mit PCOS. Die kontinuierliche medizinische Überwachung und individuelle Anpassung der Therapie sind dabei von zentraler Bedeutung.